Elementarne podstawy stałej elektrostymulacji serca
Wstęp
Poniższy tekst nie jest przeznaczony dla ludzi
zajmujących się elektrofizjologią. Być może uznają oni pewne uproszczenia
w ujęciu tematu za zbyt daleko idące. Celem autora jest jednak dostarczenie
lekarzom nie będącym elektrofizjologami bardzo podstawowych danych, które
pomogą im w opiece nad chorymi ze wszczepionymi stymulatorami serca. Z tego
względu w opracowaniu pominięto niektóre, rzadko stosowane, tryby stymulacji.
Nie uwzględniono również tych zagadnień
technicznych, które dotyczą wyspecjalizowanych ośrodków kontrolujących
stymulatory, a nie lekarzy-praktyków. Z tych samych względów pominięto omówienie
zasad wyboru trybu stymulacji.
Kluczem do przedstawienia elementarnej wiedzy o stymulatorach
będzie w niniejszym opracowaniu kod stymulatorowy opracowany przez NASPE/BPEG (North
American Society of Pacing and Electrophysiology / British Pacing and
Electrophysiology Group). Składa się on z
trzech lub czterech liter i opisuje podstawowe właściwości każdego
stymulatora. Zrozumienie tego kodu bardzo ułatwia ocenę prawidłowości pracy
układu stymulującego. Kod ten dotyczy on wyłącznie stymulacji prawego serca,
dlatego w poniższym tekście określenie komora
dotyczy prawej komory, a określenie przedsionek
dotyczy prawego przedsionka. Stymulacja lewego serca jest bardzo obiecującą
metodą, jednak nie została dotychczas uznana za standard terapeutyczny, ani
uwzględniona w kodzie stymulatorowym.
Miejsce stymulowane – pierwsza litera kodu
Stymulacja komory – V (ventricle)
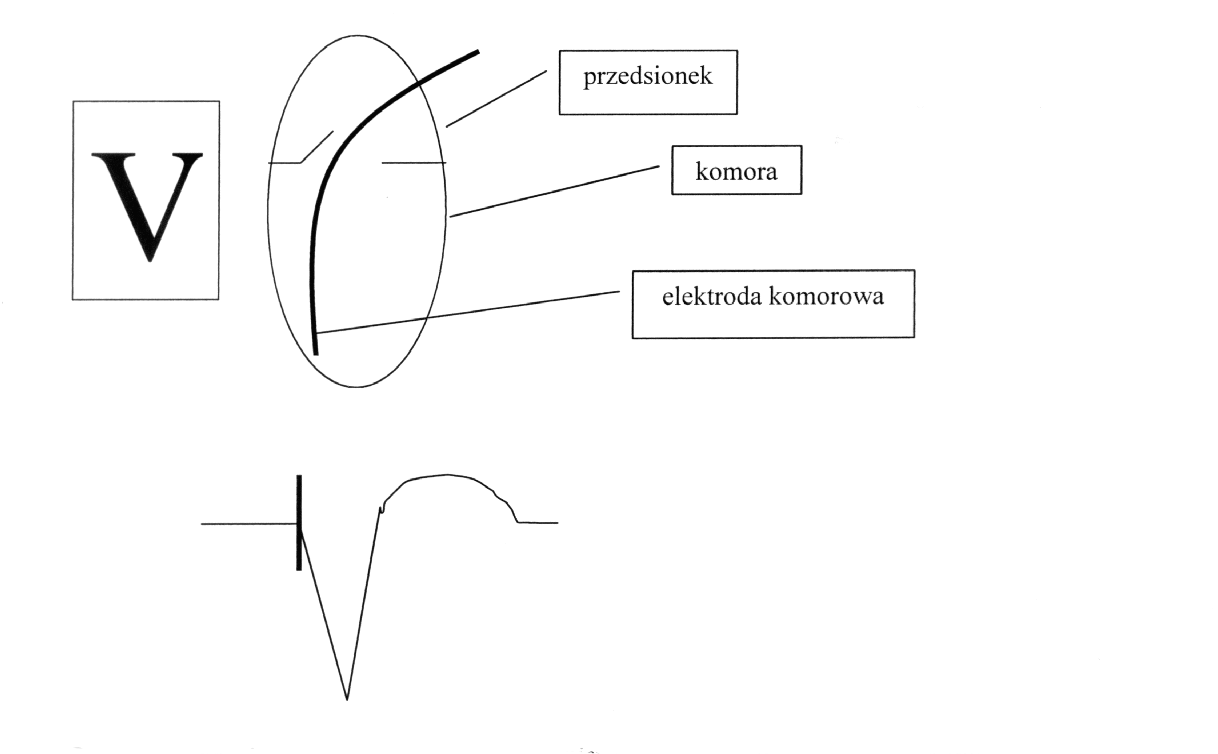
Jeżeli pierwszą literą kodu opisującego stymulator jest V, oznacza to, że opisywany układ posiada jedną elektrodę stymulującą i że elektroda ta znajduje się w prawej komorze. Prawidłowa stymulacja przy użyciu elektrody jest widoczna w EKG jako wyładowania ze stymulatora, po których natychmiast następuje poszerzony zespół QRS (zazwyczaj o morfologii bloku lewej odnogi pęczka Hisa (ryc.1).

Ryc. 1 . Układ z jedną elektrodą komorową – pierwsza litera kodu: V. Schematyczny zapis EKG stymulacji elektrodą komorową .
Stymulacja przedsionka – A (atrium)
Jeżeli pierwszą literą kodu opisującego stymulator jest A, oznacza to, że układ posiada jedną elektrodę stymulującą i że elektroda znajduje się w prawym przedsionku. Prawidłowa stymulacja przy użyciu elektrody jest widoczna w EKG jako wyładowania ze stymulatora, po których bezpośrednio następuje załamek P (ryc.2).
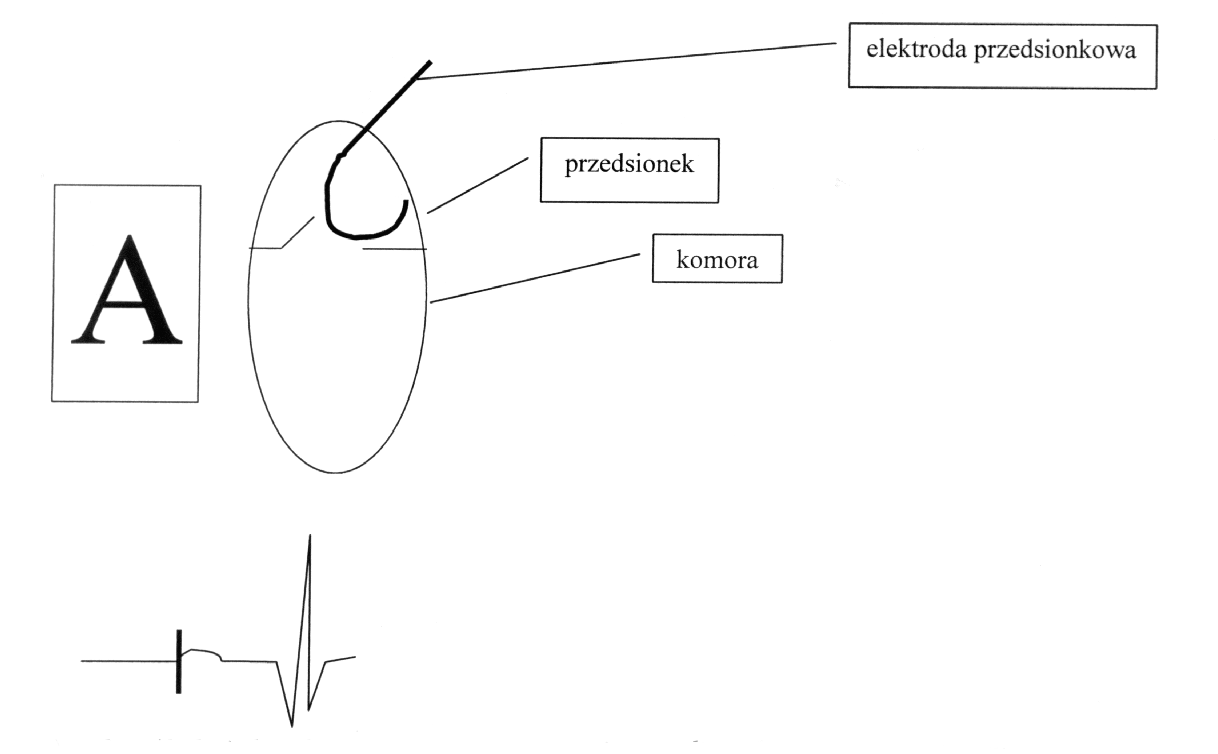
Ryc. 2 . Układ z jedną elektrodą przedsionkową – pierwsza litera kodu: A. Schematyczny zapis EKG stymulacji elektrodą elektrody przedsionkową.
Stymulacja przedsionka oraz komory – D (dual)
Jeżeli pierwszą literą kodu opisującego stymulator jest D, oznacza to, że opisywany układ posiada dwie elektrody stymulujące –w prawym przedsionku i w prawej komorze. Prawidłowa stymulacja przy użyciu obydwu elektrod jest widoczna w EKG jako pary wyładowań ze stymulatora; bezpośrednio po pierwszym z nich następuje załamek P, a po drugim - natychmiast następuje poszerzony zespół QRS (ryc.3).
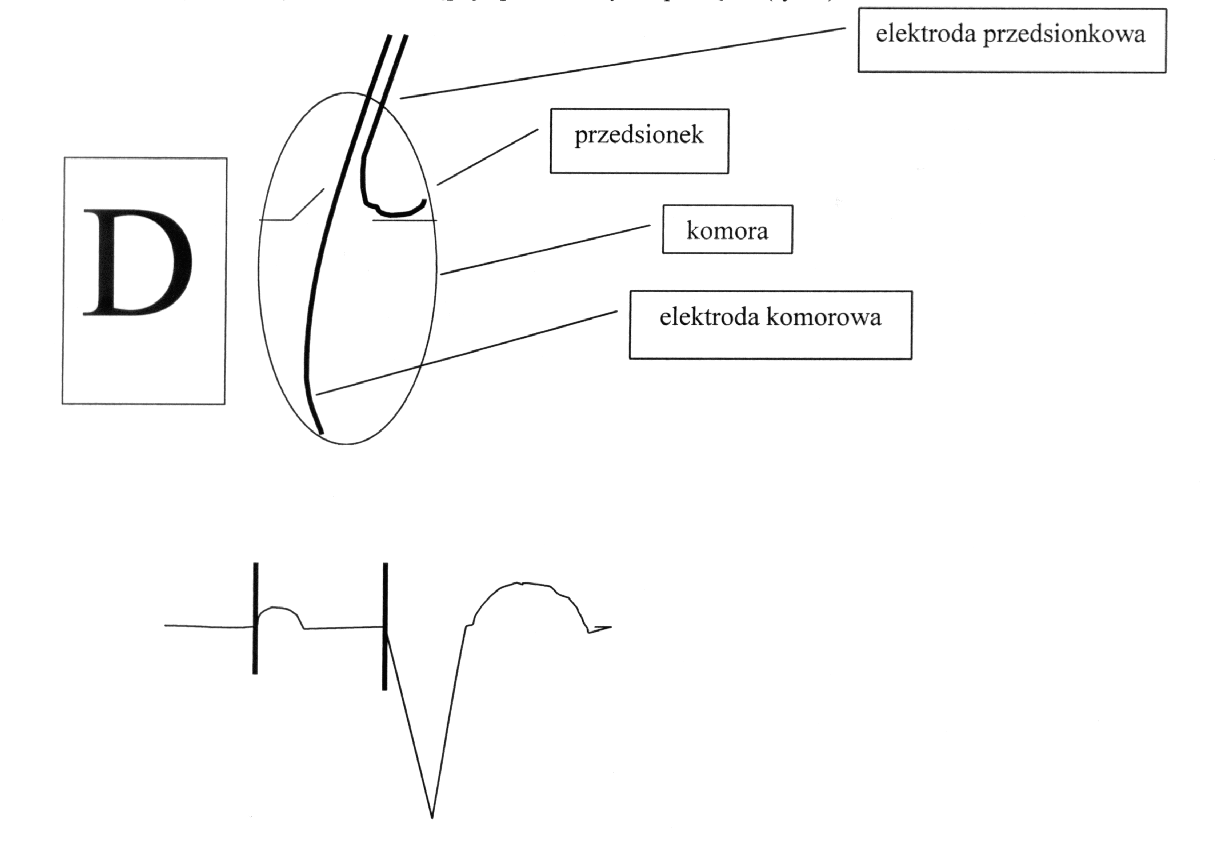
Ryc. 3 . Układ z dwoma elektrodami: przedsionkową i komorową – pierwsza litera kodu: D. Schematyczny zapis EKG stymulacji dwujamowej.
Umiejscowienie elektrody sterującej oraz sposób sterowania – druga i trzecia litera kodu.
Stymulatory pracujące w rytmie “sztywnym” - niezależnie od rytmu serca chorego – należą już oczywiście do przeszłości. Obecnie stosowane stymulatory analizują rytm serca pacjenta i w zależności od tego rytmu podejmują stymulację lub pozostają w stanie gotowości. Bardziej skomplikowane stymulatory dwujamowe same wybierają tryb stymulacji, w zależności od zarejestrowanego rytmu serca. Miejsce, z którego odbierane są impulsy sterujące pracą stymulatora jest opisane drugą literą kodu stymulatorowego, a sposób odpowiedzi na zarejestrowane bodźce – trzecią literą.
Elektroda sterująca tylko w komorze – V; tryb stymulacji VVI
Z obecnością jednej elektrody rejestrującej komorze mamy do czynienia zazwyczaj w przypadku systemu VVI. Dwie pierwsze litery kodu oznaczają kolejno, że miejscem stymulowanym jest komora, a impulsy sterujące stymulatorem odbierane są również z komory. W praktyce system posiada jedną elektrodę stymulująco-rejestrującą. Trzecia litera “I” pochodzi od inhibicji, czyli hamowania. Jest to najprostszy, a zarazem najbardziej rozpowszechniony tryb stymulacji. Polega on na ustaleniu dla stymulatora podstawowego interwału czasowego, odpowiadającego odstępowi R-R elektrokardiogramu przy podstawowej częstości rytmu. Jeżeli częstość akcji serca pacjenta zwolni się poniżej częstości podstawowej – stymulator powinien się włączyć. W przeciwnym razie powinien pozostać w stanie oczekiwania. Po zarejestrowaniu potencjału komorowego (własnego rytmu pacjenta lub pobudzenia spowodowanego impulsem ze stymulatora) stymulator rozpoczyna odliczanie. Jeżeli przed upływem zaprogramowanego podstawowego interwału czasowego zarejestruje potencjał komorowy, następuje wyzerowanie licznika i odliczanie rozpoczyna się od początku. Jeżeli zaś podstawowy zaprogramowany interwał czasowy upłynie bez zarejestrowania potencjału komorowego, stymulator wyzwala własny impuls, poczym odliczanie zaczyna się od początku (rys. 4). Częstość stymulacji jest taka sama jak częstość akcji serca poniżej której następuje włączenie się stymulatora – nazywamy ją częstością podstawową (ang.: basic rate).
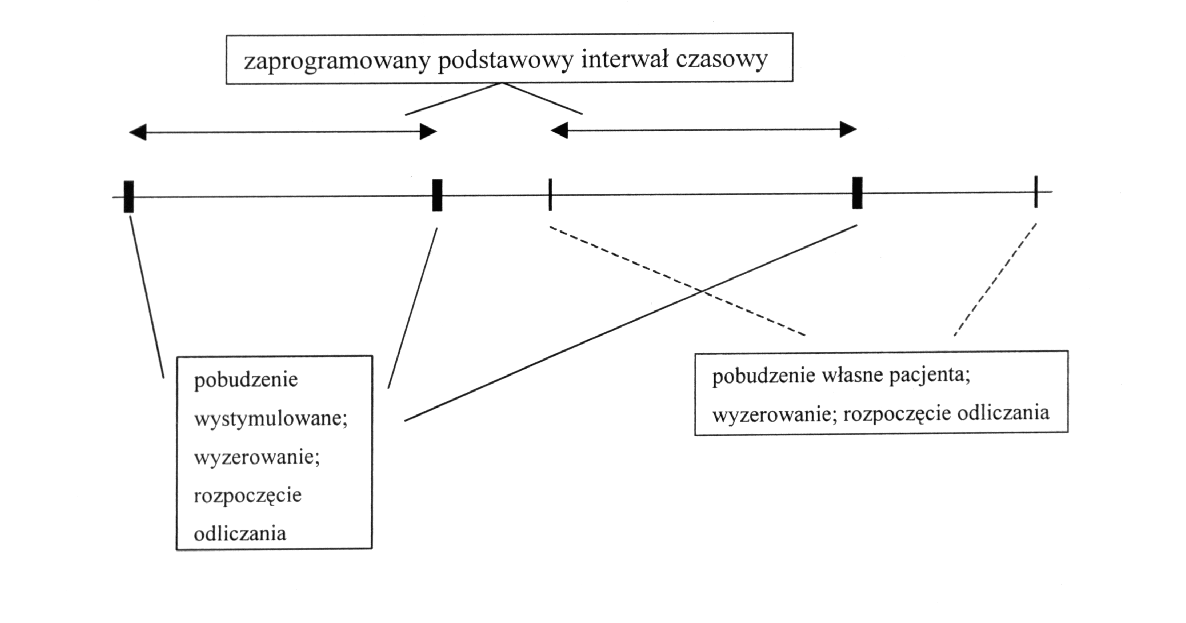
Ryc. 4 Zasada pracy stymulatora w trybie hamowania rytmem pacjenta (tryb “I”)
Elektroda rejestrująca tylko w przedsionku – A; tryb stymulacji AAI.
Elektroda sterująca umieszczona wyłącznie w przedsionku spotykana jest przede wszystkim w układach stymulujących AAI. Tak jak w przypadku układu VVI w praktyce mamy do czynienia z jedna elektrodą rejestrująco-stymulującą. Oczywiście, w przypadku stymulacji AAI miejscem stymulowanym jest prawy przedsionek, a sygnałami sterującymi – potencjały przedsionkowe. Trzecia litera kodu oznacza tryb pracy “I”, którego zasady zostały opisane powyżej.
Histereza. Częstość nocna.
W pewnych przypadkach stymulator jest
zaprogramowany tak, że częstość akcji serca, przy której następuje rozpoczęcie
stymulacji, jest niższa od częstości stymulacji (czyli częstości
podstawowej). Różnicę taką nazywamy histerezą. Potencjalne nieporozumienia
związane z histerezą ilustruje poniższy przykład.
Zaprogramowana częstość podstawowa wynosi
60/min. Jednak dodatkowo zaprogramowano histerezę 40/min. lub –20 (format
zapisu zależy od modelu programatora i stymulatora). Oznacza to, ze częstość
stymulacji wynosi 60/min., ale stymulacja włączy się dopiero wówczas, gdy częstość
akcji serca chorego spadnie poniżej 40/min.
Histerezę programuje się zwłaszcza u pacjentów,
u których bradyarytmia ma charakter napadowy. Włączanie się stymulatora
dopiero przy głębszej bradykardii pozwala uniknąć nieuzasadnionej stymulacji
wówczas gdy własny rytm serca jest wprawdzie stosunkowo wolny, ale pozostaje w
granicach fizjologicznej normy (np. w nocy). Stwierdzenie częstości akcji
serca poniżej częstości podstawowej stymulatora nie musi zatem oznaczać
dysfunkcji układu stymulującego. Warto sprawdzić
w dokumentacji stymulatora, czy nie ma on włączonej histerezy.
Nowocześniejsze stymulatory posiadają opcję
programowania różnej częstości podstawowej w ciągu dnia i w nocy. Może to
być źródłem nieporozumień – analogicznych jak w przypadku histerezy
- podczas interpretacji zapisów holterowskich.
Podstawowe implikacje praktyczne stymulacji AAI lub VVI.
Elektroda rejestrująca w przedsionku, z możliwością stymulacji wyłącznie komorowej – A; tryb stymulacji VAT
Stymulatory fizjologiczne dwujamowe często pracują w trybie stymulacji opisywanym przy pomocy kodu jako VAT. Kolejne litery oznaczają kolejno: stymulację wyłącznie komory, odbieranie impulsów sterujących wyłącznie z przedsionka i stymulację w trybie “T” (od ang. triggered), czyli wyzwalania. W trybie tym zarejestrowanie potencjału przez stymulator powoduje wyzwolenie impulsu stymulującego. W przypadku stymulacji VAT (która jest najpowszechniej spotykanym przykładem stymulacji w trybie “T”) zarejestrowanie przez sterującą elektrodę przedsionkową potencjału przedsionkowego powoduje wyzwolenie – po odpowiednio zaprogramowanym czasie – impulsu stymulującego komorę. Najczęściej stymulacja VAT występuje u chorych po wszczepieniu dwujamowego układu stymulującego z powodu zaburzeń przewodzenia przedsionkowo-komorowego, przy zachowanej prawidłowej funkcji węzła zatokowego.
Układ stymulujący VDD
Opisana powyżej stymulacja VAT stanowi podstawowy tryb pracy dla układów stymulujących VDD. Na obecnym etapie zawansowania technologii są to układy dwujamowe, ale jednoelektrodowe (ryc. 5).
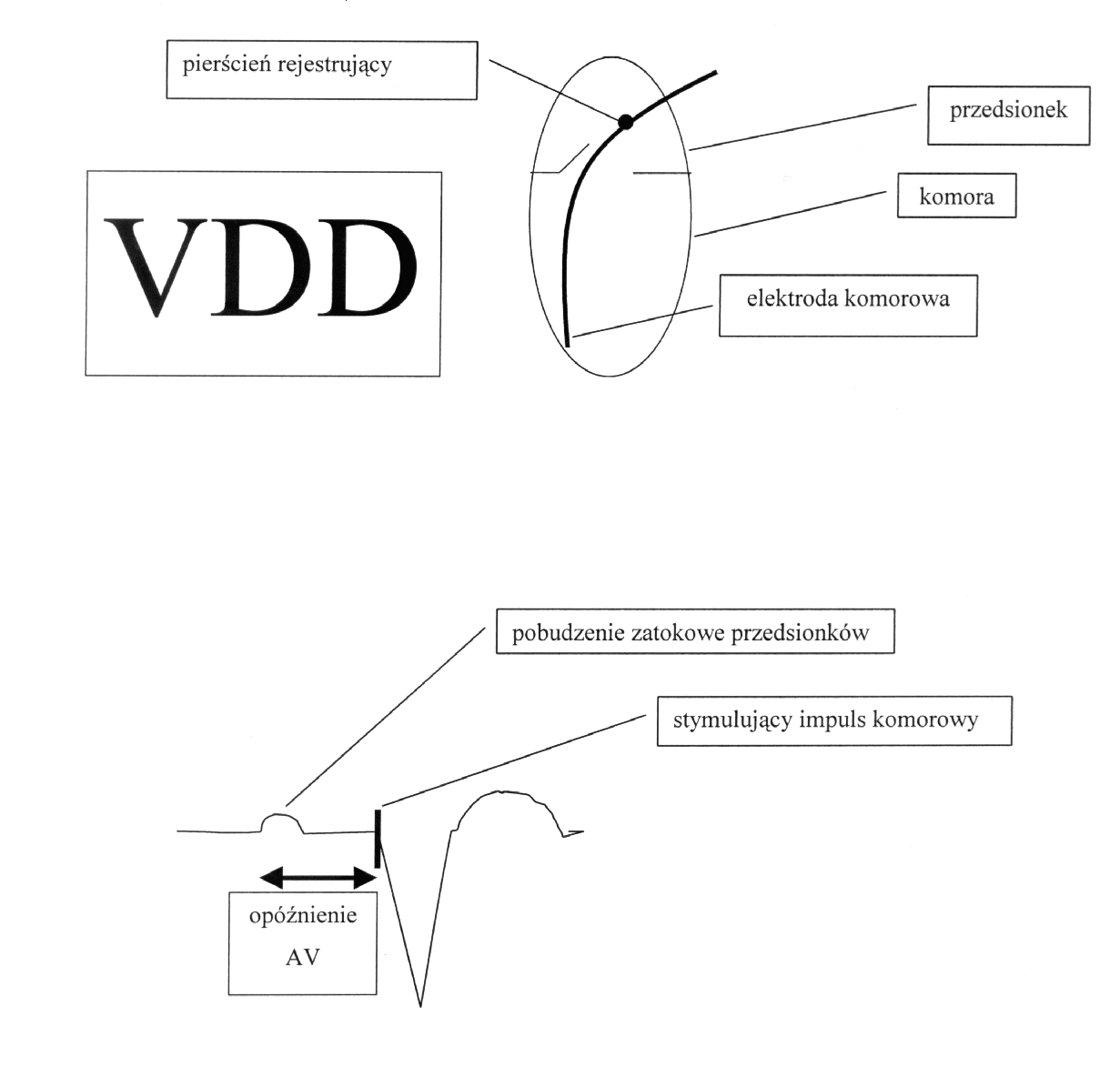
Ryc. 5. Schemat układu stymulującego VDD. Schemat stymulacji w trybie VAT.
Dwie pierwsze litery kodu stymulatora VDD
oznaczają, że układ może stymulować jedynie komorę, ale impulsy sterujące
może odbierać zarówno z komory, jak i z przedsionka (D = ang. dual
= A + V). Sygnały z przedsionka odbierane są przez dodatkowy pierścień
rejestrujący umieszczony na elektrodzie w odpowiednim jej miejscu.
Trzecia litera (D = ang. dual = I + T)
oznacza, że układ może pracować zarówno w trybie hamowania
(“I”), jak i wyzwalania (“T”). Układ samodzielnie
dokonuje wyboru trybu stymulacji, w zależności od zarejestrowanych sygnałów.
Podstawowym zastosowaniem stymulatorów VDD jest terapia upośledzonego
przewodzenia przedsionkowo-komorowego przy
zachowanej sprawności węzła zatokowego. U takiego chorego układ pracuje w
trybie VAT: pierścień rejestrujący znajdujący się na elektrodzie rejestruje
potencjały przedsionkowe; po każdym z takich potencjałów zostaje wyzwolony
impuls stymulujący w komorze. Pomiędzy
zarejestrowaniem pobudzenia przedsionkowego, a wyzwoleniem impulsu stymulującego
upływa oczywiście pewien czas – jest to zaprogramowane opóźnienie
przedsionkowo – komorowe. Jeżeli podczas tego okresu elektroda komorowa
zarejestruje własny potencjał komorowy
pacjenta, wyzwolenie impulsu stymulującego zostaje wstrzymane (tryb
“I”). Takie właśnie współistnienie pracy w trybie wyzwalania i
hamowania jest charakterystyczne dla trybu dual.
Jeżeli częstość rytmu zatokowego spadnie
poniżej zaprojektowanej częstości podstawowej stymulatora, układ zaczyna
pracować w trybie VVI. Nie posiada bowiem zdolności stymulacji przedsionka, co
pozwoliłoby na przeciwdziałanie bradykardii zatokowej.
Układ stymulujący DDD
Układ stymulujący DDD posiada zdolność rejestrowania potencjałów, oraz stymulacji zarówno w przedsionku, jak i w komorze (ryc. 3). U chorych z prawidłową funkcją węzła zatokowego, u których nie zachodzi potrzeba stymulacji przedsionkowej, układ ten zachowuje się dokładnie tak, jak opisany powyżej układ VDD, pracujący w trybie VAT (ryc. 5). Jeżeli natomiast u chorego występuje nadmierna bradykardia zatokowa, powodująca zwolnienie częstości rytmu przedsionków poniżej zaprogramowanej częstości podstawowej, system podejmuje stymulację przedsionkową. W przypadku gdy bradykardii zatokowej nie towarzyszy upośledzenie przewodzenia przedsionkowo – komorowego, system pracuje w opisanym powyżej trybie AAI (ryc. 2). Przy współistnieniu zaś dysfunkcji węzła zatokowego i przewodzenia przedsionkowo – komorowego system podejmuje sekwencyjną stymulację przedsionka i komory.
Stymulacja DDI
Układ DDD nierzadko bywa zaprogramowany do pracy w trybie DDI. W trybie tym stymulator zachowuje się jak połączone układy AAI i VVI. Może zatem jedynie zapobiegać zwolnieniu się częstości akcji przedsionków i/lub komór poniżej zaprogramowanej częstości podstawowej. Oznacza to utratę zdolności synchronizacji rytmu komór z rytmem przedsionków przy rytmach szybszych od podstawowego zaprogramowanego (brak trybu VAT). To zubożenie możliwości stymulatora może być korzystne u chorych z napadowymi tachyarytmiami nadkomorowymi. Zapobiega ono w takim przypadku epizodom szybkiej stymulacji komór, spowodowanej szybkim rytmem przedsionków, “przewodzonym” przez pracujący w trybie VAT stymulator do komór. Do trybu DDI odnoszą się zamieszczone powyżej uwagi dotyczące pracy systemów AAI i VVI, w tym również – działanie histerezy i programu nocnego.
Podstawowe implikacje praktyczne dotyczące stymulacji VDD, DDD i DDI
Interpretacja czwartej litery kodu; stymulacja z adaptowalną częstością.
Czwarta litera kodu stymulatorowego zazwyczaj
nie ma znaczenia dla nie-elektrofizjologa, zawiera bowiem informacje przydatne
wyłącznie osobom zajmującym się programowaniem stymulatorów. Wyjątek
(bardzo ważny!) stanowi tu litera R (ang. rate
modulation). Jej obecność w kodzie opisującym stymulator oznacza, że posiada
on zdolność zwiększania częstości stymulacji podczas wysiłku wykonywanego
przez chorego. Dzieje się to za sprawą elementu sterującego, zwanego
sensorem. Warto sobie zdawać sprawę z niedoskonałości sensorów. Na częstość
akcji serca w warunkach fizjologicznych wpływa wiele mechanizmów. Sensory
odczytują jeden lub dwa parametry i na tej podstawie kalkulują, czy istnieje
potrzeba zwiększenia częstości akcji serca wynikająca
z jego obciążenia wysiłkiem. Parametrem będącym podstawą pracy sensora może
być, np.: dynamika ruchów ciała, częstość i głębokość ruchów
oddechowych klatki piersiowej, lub dynamika odstępu QT elektrokardiogramu.
Stymulatory AAI, oraz DDD mogą jedynie zapobiec
zwolnieniu się częstości akcji przedsionków poniżej pewnej granicy, określanej
zaprogramowaną częstością podstawową. W stymulatorach z adaptowalną częstością
stymulacji - AAIR oraz DDDR - granica ta ulega przesunięciu w górę, gdy chory
wykonuje wysiłek (czasem również w innych okolicznościach). Jeżeli częstość
stymulacji wskazywana przez sensor pozostaje poniżej częstości akcji serca
chorego w danej chwili, układ nie podejmuje oczywiście stymulacji
przedsionkowej. Analogicznie działają w odniesieniu do
częstości akcji komór stymulatory VVIR i VDDR. Bliższe szczegóły zasad
stymulacji z adaptowalną częstością, sterowaną sensorem, wykraczają poza
ramy niniejszego opracowania.
Stefan Karczmarewicz
Piśmiennictwo:
Załącznik
Kod stymulatorowy NASPE/BPEG (uproszczony):
|
Kolejna litera kodu |
I |
II |
III |
IV |
|
Opisywany parametr |
stymulowana jama serca |
miejsce odbioru potencjałów sterujących |
odpowiedź na potencjały sterujące |
opcje programowania |
|
O = brak |
O = brak |
P lub M lub C = możliwość programowania stymulatora w różnym zakresie lub telemetrycznego komunikowania się z nim |
||
|
A = atrium = przedsionek |
A = atrium = przedsionek |
T = triggered = wyzwalanie impulsu |
||
|
V = ventricle = komora |
V = ventricle = komora |
I = inhibited = hamowanie wyzwolenia impulsu |
||
|
D = dual = A+V |
D = dual = A+V |
D = dual = T+I |
R = rate modulation = zmienna częstość stymulacji |
Uwaga: niektórzy producenci mogą w I i II pozycji kodu używać oznaczenia:
S = single = jednojamowy (A lub V), np.: SSI.
Praca została opublikowana w : Kardiologii Polskiej 2000; 52; 136-139